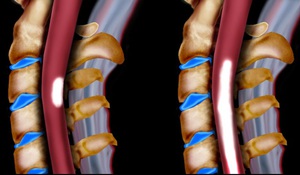
 Миелит – это обобщенное название для всех процессов воспаления спинного мозга. Симптомы зависят непосредственно от степени и уровня поражения, как правило, это параличи, боль (ее иррадиация), нарушение чувствительности, расстройство тазовых функций и т.д. Диагностирование миелита в себя включает оценку параметров спинномозговой жидкости и неврологическое исследование.
Миелит – это обобщенное название для всех процессов воспаления спинного мозга. Симптомы зависят непосредственно от степени и уровня поражения, как правило, это параличи, боль (ее иррадиация), нарушение чувствительности, расстройство тазовых функций и т.д. Диагностирование миелита в себя включает оценку параметров спинномозговой жидкости и неврологическое исследование.
Причины появления миелита
Разновидности миелитов разделяются на две основные категории, которые сформированы по признаку очередности появления процесса воспаления:
- Первичные: болезнь является результатом поражения (инфекции, травмы) непосредственно спинного мозга.
- Вторичные: болезнь появляется на фоне либо является осложнением другого заболевания.
По типу возбуждения воспалительного процесса миелиты делятся на такие группы:
- травматические;
- инфекционные;
- идиопатические;
- интоксикационные.
По большей части инфекционные заболевания спинного мозга развиваются гематогенным способом, через систему кровоснабжения (кроме заражения инфекцией через открытую рану). Механизм попадания инфекций при первичных миелитах подразумевает непосредственное попадание вирусов в кровь через нестерильную медицинскую аппаратуру, зараженных людей и животных, укусы кровососущих паразитов. Самым частым возбудителями инфекционных первичных миелитов являются нейротропные вирусы гриппа, полиомиелита, кори, бешенства, ветряной оспы, свинки, столбняка и лишая, разные виды герпеса.
Вторичное инфекционное заболевание также развивается в спинном мозге вследствие переноса вирусов по системе кровоснабжения. Известны такие возбудители воспалительных процессов:
- паразиты (трематоды, гельминты);
- грибковые (Cryptococcus, Blastomyces, Aspergillus);
- бактерии (сифилис, туберкулез).
Травматические причины:
- декомпрессионная болезнь;
- облучение (высокоэнергетическими облучениями);
- электрическое поражение.
Нарушения обменных процессов:
- хронические болезни печени;
- перцинозная анемия (демиелинизация и гибель нейронов, нехватка витамина В12);
- диабет.
Помимо перечисленных выше причин, воспалительной процесс спинного мозга может вызываться аутоиммунными воспалениями и заболеваниями тканей мозга (арахноидит), коллагенозами (болезнями соединительных тканей), тяжелыми металлами и токсическими веществами. Воспаление может провоцироваться введением вакцины на какое-либо из вышеперечисленных вирусных заболеваний.
Как развивается воспаление?
 Инфекция попадает извне либо из первичного очага гематогенным способом (с лимфой или кровью) в спинной мозг. Еще одним способом проникновения являются миелиновые оболочки и волокна спинномозговых нервов. Изначально инфицируется пространство между и под оболочками, после заражаются основные ткани мозга (белое и серое вещество).
Инфекция попадает извне либо из первичного очага гематогенным способом (с лимфой или кровью) в спинной мозг. Еще одним способом проникновения являются миелиновые оболочки и волокна спинномозговых нервов. Изначально инфицируется пространство между и под оболочками, после заражаются основные ткани мозга (белое и серое вещество).
Спинной мозг делится на сегменты, которые по размерам соответствуют позвонкам. Любой сегмент контролирует рефлексы и передает в мозг головы и обратно импульсы от какой-то группы мышц или внутреннего органа. С учетом количества пораженных сегментов миелиты определяются как очаговые (в не связанных между собой или нескольких соседних сегментах), диссеминированные (распространенные по всем сегментам) или локализованные (ограниченные). Отдельно нужно выделить оптикомиелит – сочетание неврита оптических нервов и поперечного миелита, которые сопровождается демиелинизацией.
Миелиты по локализации в мозговом стволе разделяются на:
- поперечный (место заражения — белое и серое вещество в нескольких сегментах);
- передний (область заражения – белое вещество в районе срединной передней борозды);
- периферический (заражается на боковых и задней сторонах белое вещество);
- центральный (заражается серое вещество).
Причиной воспалительного процесса является реакция иммунитета на наличие «патогенного фактора». По активности развития реакции болезнь определяется как:
 хроническая (развивается на протяжении нескольких лет, сопровождается ослаблением питания тканей). Главная причина болезни: Т-лимфотропный вирус, ВИЧ-инфекция);
хроническая (развивается на протяжении нескольких лет, сопровождается ослаблением питания тканей). Главная причина болезни: Т-лимфотропный вирус, ВИЧ-инфекция);- подострая (развивается постепенно, сопровождается неясными болевыми ощущениями, заболевание происходит с нижних сегментов);
- острый миелит (быстрое появление, глубокое заражение тканей, вероятно появление в нескольких очагах).
Главным результатом активизации иммунных клеток является демиелинизация ближайших проводящих нервов и дегенерация нейронов, которые вовлечены в зону процесса воспаления. Некротизация нервных тканей характеризуется увеличением в цереброспинальной жидкости (ЦСЖ) фрагментов клеточных структур.
Воспалительный процесс выражается в форме смазанной границы между белым и серым веществом (на МРТ), отека, набухания тканей. Под большим увеличением заметны тромбы в капиллярах, микроскопические кровоизлияния, распад миелиновой оболочки нейронов, разрушение клеточных стенок.
Как правило, болезнь, до 45% из случаев, заражает нижнюю часть и позвоночный грудной отдел. Вторая по частоте поражения – поясница (17%), торакально-поясничное соединение и верхняя половина грудного отдела (24-28%). Шейный отдел заражается довольно редко, в 5-8% случаев. Обычно заражаются несколько отделов одновременно (диссеминированные заражения) или соседние пары позвонков.
Симптомы миелита
С учетом локализации в мозговом стволе и скорости развития выделяются несколько клинических картин.
Острый миелит
Острый миелит появляется на протяжении суток после инфильтрации патогенных микроорганизмов в пространство мозгового канала. Реакция иммунитета сопровождается симптомами, которые характерны для инфекционных болезней: ознобом, увеличением температуры, недомоганием, потоотделением. Острое воспаление вызывает отечность зараженных сегментов, это выражается в рассеянных и легких болевых ощущениях.
Со временем появляются нарушения чувствительности и возможности управлять зависимыми частями тела (параличи и парезы). С учетом поражения острые нарушения бывают избирательными и несимметричными. Наиболее тяжелые моторные дисфункции появляются во время поперечного миелита.
Инфицирование грудного отдела отмечается в опоясывающих болевых ощущениях грудной клетки. В последующем нарушается возможность производить дыхательные движения. Блокада ниже находящихся сегментов выражается в утрате чувствительности нижней части тела (а также внутренних органах), нарушении управления органами пищеварительной и мочеполовой систем (в том числе, выделительными функциями) и появляющихся параличах конечностей (параплегии). На фоне дисфункции иннервации могут появиться инфекционные воспаления и поражения органов мочевой системы. Источниками поражения могут быть бактериемия или пролежни.
В районе спинномозгового утолщения миелит шейного участка при массированном остром развитии является причиной квадриплегии (паралич рук и ног), нарушения ритма сердцебиения и дыхания. По мере блокирования мотонейронов в спинномозговых нервах и спинном мозге вялые параличи переходят в спастические:
- снижение сил мускулатуры;
- рефлекторные движения, невозможность производить механические функции;
- увеличение мышечного тонуса.
В прохождении острого миелита отмечаются такие этапы:
 этап острого развития: быстрая отечность зараженных сегментов, неврологические симптомы (параличи, парестезии, нарушение рефлексов) – от 3 часов до недели;
этап острого развития: быстрая отечность зараженных сегментов, неврологические симптомы (параличи, парестезии, нарушение рефлексов) – от 3 часов до недели;- ранний период восстановления: со времени стабилизации неврологической симптоматики — до полугода;
- поздний период восстановления: до двух лет после окончания предыдущего этапа;
- остаточные явления: неопределенный срок.
Подострый некротический миелит
Болезнь развивается медленно, на протяжении нескольких лет. Восхождение проходит от поясничного участка в грудной позвоночный отдел. Разрушение мотонейронов «конского хвоста» и поясничной секции спинного мозга отмечается в дисфункциях органов брюшной полости и таза, а также нарастающей параплегии нижних конечностей. Обследование ЦСЖ отмечает повышенное количество клеточных фрагментов. Заболевание поражает людей престарелого возраста. Большой процент смертельных исходов при появлении миелита до заражения грудного отдела.
Оптикомиелит
Как правило, встречается у народов Азии. Заражение спинного мозга сопровождается демиелинизацией и невритом зрительных нервов. Болезнь симметрично развивается (на оба глаза). Симптоматика: скотомы («слепые пятна»), развитие периферического зрения, ухудшение зрения до абсолютной потери.
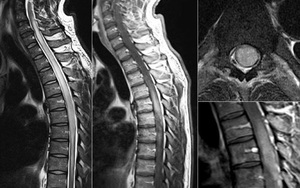
Диагностирование миелита
 Инфекционная этиология острого миелита определяется по отличительным симптомам и диагностируется неврологическими анализами. Менее определенные хронические и подострые стадии определяются при помощи визуализационных способов диагностики.
Инфекционная этиология острого миелита определяется по отличительным симптомам и диагностируется неврологическими анализами. Менее определенные хронические и подострые стадии определяются при помощи визуализационных способов диагностики.
Основными методами визуализации являются КТ с контрастным веществом или МРТ. Также применяется миелография.
Возбудитель инфекционного поражения определяется при помощью экссудатов в районе поражения, анализов крови и бактериологических обследований ЦСЖ. Пробы спинномозговой жидкости проверяются на физические изменения, количество лимфоцитов, наличие белков. Повышенное количество нейтрофилов определяет тяжесть болезни.
Анализы и симптомы могут указывать на заболевания, которые похожи по схеме развития: арахноидит, злокачественные опухоли, энцефаломиелит, рассеянный склероз, полиневропатия, гнойный эпидуральный абсцесс (эпидурит). Дифференциальная диагностика позволяет диагноз сделать более точным.
Лечение миелита
 Лечение рекомендовано проводить в стационарных условиях либо под постоянным наблюдением врача. Постоянный уход и правильное положение тела в кровати обеспечивают минимум повреждений тканей и кожного покрова, так как миелит зачастую является причиной трофических нарушений, которые являются поводом для развития пролежней.
Лечение рекомендовано проводить в стационарных условиях либо под постоянным наблюдением врача. Постоянный уход и правильное положение тела в кровати обеспечивают минимум повреждений тканей и кожного покрова, так как миелит зачастую является причиной трофических нарушений, которые являются поводом для развития пролежней.
Процессы воспаления стабилизируются и снижаются при помощи гормональных препаратов (кортикостероидов). Антивирусное и бактерицидное лечение (иммуностимулирующие средства, антибиотики, сульфаниламиды) могут обеспечить быстрое уничтожение возбудителя заболевания.
Для профилактики появления пролежней периодически выполняют процедуры по улучшению трофики и циркуляции крови: повязки с лечебными мазями, промывания кожного покрова перманганатом калия, облучение УФ. При появлении гангренозных пролежней лечение подразумевает оперативное вмешательство.
Во время нарушения функции мочеиспускания пациенту устанавливают катетер. Для предотвращения патологии мочевыделительной системы периодически проводятся антисептические промывания.
Для укрепления мышечной деградирующей ткани больному вводят стимулирующие средства. Повышенный тонус и контрактуры мышц во время спастического паралича смягчают при помощи миорелаксантов. Применение антихолинэстеразных препаратов повышает в мотонейронах проводимость нервного возбуждения.
Щадящая гимнастика и массаж снижают напряжение связочного аппарата, улучшают состояние мускулатуры. В процессе восстановления, после нормализации нарушений моторики, пациенту рекомендовано выполнять упражнения на восстановление эластичности и подвижности связок.
Восстановительная комплексная терапия подразумевает физиопроцедуры: электрофорезы с биологически активными веществами и лекарствами, электростимуляцию в районе позвоночника. Также рекомендована бальнеологическая терапия (грязелечение, минеральные ванны).
Прогноз заболевания будет зависеть от множества факторов: развития воспалительного и инфицирования процесса, вида инфицирования (первичного или вторичного, и сопровождения другими неврологическими заболеваниями), состояния и возраста пациента. В общей статистике больше всего преобладает положительная динамика.